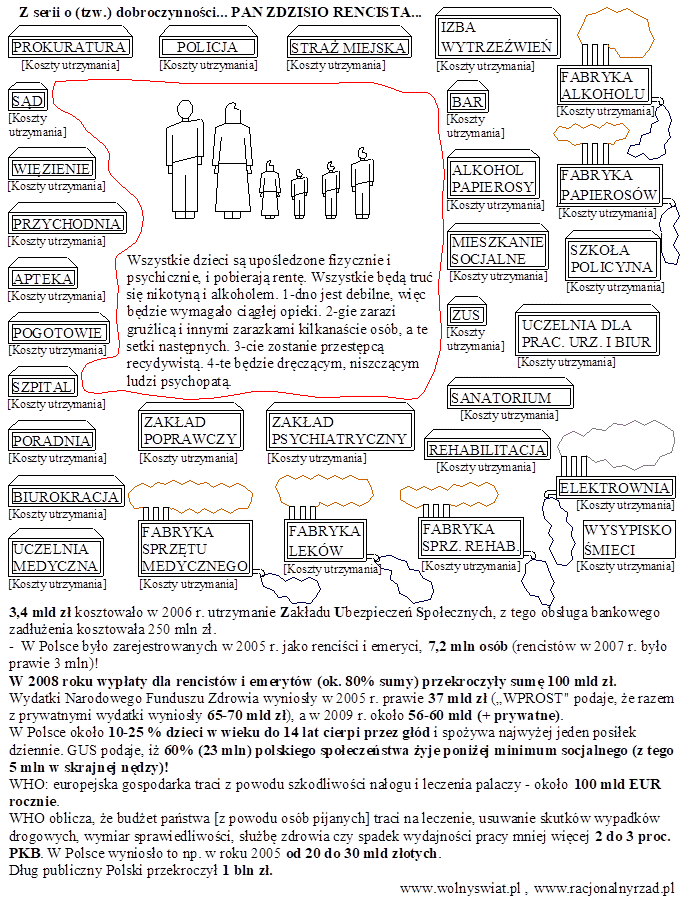
Zespół hiperstymulacji jajników
Poważniejszym problemem jest także ryzyko hiperstymulacji jajników ( ang. OHSS – ovarian hyperstimulation syndrome), które w krańcowych przypadkach może prowadzić nawet do utraty życia. Dochodzi do niego, gdy na skutek stosowania różnych hormonalnych preparatów (głównie gonadotropin) dochodzi do większej produkcji pęcherzyków niż oczekiwana – może ich być ok. 20-30, podczas gdy prawidłowa liczba to od 5 do 10. Każdy z nich produkuje hormony, a jajniki mogą powiększyć się do bardzo dużych rozmiarów – nawet 12 cm.
W efekcie w jamie brzusznej kobiety mogą pojawić się torbiele i płyn, a to prowadzi do zaburzeń krzepnięcia i w gospodarce wodno-elektrolitowej. Płyn może się gromadzić także w otrzewnej, opłucnej i osierdziu, przez co zmniejsza się objętość krążącej krwi. A to może już stwarzać bezpośrednie zagrożenie dla życia.
Jakie są objawy OHSS? Pierwsze pojawiają się zazwyczaj już kilka dni po pobraniu komórek jajowych. Pacjentka może odczuwać nudności i bóle podbrzusza, a w cięższej postaci także duszności i kołatanie serca. Może także wystąpić tzw. postać krytyczna, gdy dochodzi do zespołu ostrej niewydolności oddechowej. Zagęszczenie krwi prowadzi do wstrząsu hipowolemicznego i niewydolności nerek, a w konsekwencji do śmierci.
W lżejszej postaci schorzenia stosuje się tylko leczenie zachowawcze, ponieważ poziom gonadotropiny spada samoistnie. Jeśli jednak schorzenie jest poważniejsze, konieczne jest leczenie ambulatoryjne. Lekarze podkreślają, że ryzyko pojawienia się hiperstymulacji jajników wzrasta, jeżeli w celu stymulacji stosuje się ludzką gonadotropinę kosmówkową. Są jednak także inne czynniki – na przykład wiek pacjentki, jej waga, zaburzenia miesiączkowania czy zespół policystycznych jajników.
Zdaniem specjalistów, ten problem może dotykać nawet co 10. pacjentkę. I pojawia się, gdy stosowane jest "agresywne" leczenie, czyli takie, które prowadzi do maksymalnego pobudzenia owulacji i zwiększenia szans na zajście w ciążę. Najwyższe dawki hormonów w Europie stosuje się w Wielkiej Brytanii. Jak pisze portal dzieci.pl, tylko w latach 1991-2007 zanotowano 30 tysięcy przypadków OHSS. "Brytyjscy lekarze alarmują, że to powikłanie jest najczęstszą przyczyną zgonów wśród kobiet, które zostały matkami" – czytamy.
https://kobieta.onet.pl/o-tym-sie-nie-mowi-inna-strona-in-vitro/pw592 | 4 lutego 2015
Należy podkreślić, że ciąże po IVF są ciążami wysokiego ryzyka, często obarczone powikłaniami, pojawia się więc tendencja do przerzucania kosztów dalszej, wysokospecjalistycznej opieki nad pacjentkami na inne podmioty lecznicze. Pozwala to klinikom w przypadku powikłań minimalizować swoją odpowiedzialność, natomiast koszty opieki medycznej czy leczenia skomplikowanych powikłań będą przerzucone na państwowy system ochrony zdrowia.
Patrząc z punktu widzenia patologii, biologii molekularnej i genetyki można zauważyć, że elementów całego procesu, gdzie mogą pojawić się powikłania jest wiele, podobnie jak indywidualnych czynników odpowiedzialnych za możliwe powikłania i patologie, dlatego kluczowe jest zapewnienie profesjonalnej, właściwej ścieżki opieki dedykowanej osobom poczętym metodami IVF czy ICSI.
Nie bez znaczenia jest także rzetelna informacja na temat ponoszonych kosztów, które powinny być na każdym etapie w pełni przejrzyste. Pełna procedura jednego cyklu IVF, jeśli obejmuje także testy preimplantacyjne, kosztuje w Polsce nawet kilkadziesiąt tysięcy złotych
Po zakończeniu kwalifikacji i pogłębionej diagnostyki, w standardowym przebiegu procedury zapłodnienia pozaustrojowego, kolejny etap to indukcja owulacji [17] i pobranie komórek jajowych z wykorzystaniem punkcji. Na tym etapie może pojawić się cały szereg powikłań, poczynając od zespołu hiperstymulacji jajników (OHSS), który w postaci ciężkiej dotyka nawet 5% kobiet poddawanych tego typu stymulacji hormonalnej [18], [19]. W przypadku postaci ciężkiej tego zespołu jajniki powiększają się do bardzo dużych rozmiarów. Powikłanie to objawia się ostrym bólem brzucha, mogą pojawiać się wzdęcia, ostre wymioty, wodobrzusze, zaburzenia pracy nerek i układu sercowo-naczyniowego. Możliwa jest utrata 15-20 kilogramów wagi w ciągu 5-10 dni. Skutki najcięższych postaci zespołu OHSS mogą być niezwykle poważne: może dojść do ostrej niewydolności oddechowej, zakrzepic, zawału serca, udaru mózgu, zatoru płuca czy skrętu jajników. W najcięższych przypadkach pacjentek nie udaje się uratować [20].
Następnym etapem, w przypadku udanej indukcji owulacji, jest punkcja mająca na celu przezpochwowe pobranie komórek jajowych kobiety wraz z płynem pęcherzykowym. Zabieg przeprowadza się w znieczuleniu ogólnym, pod kontrolą USG. Do tego celu wykorzystuje się kilkudziesięciocentymetrową igłę, która służy do wykonania punkcji jajnika i pobrania komórek jajowych z pęcherzyków. Możliwe powikłania zabiegu to: krwawienie, ból, zakażenia bakteryjne, a nawet przebicie pęcherza moczowego, jelita, czy dużych naczyń krwionośnych. W bardzo rzadkich przypadkach pojawia się konieczność usunięcia jajnika czy innych uszkodzonych narządów [21]. Zabieg pobrania komórek nie zawsze kończy się pełnym sukcesem. Stymulacja hormonalna jajników może również zakończyć się niepowodzeniem związanym z brakiem lub zbyt małą liczbą wysokiej jakości komórek jajowych.
W tym miejscu można wspomnieć także o innych, już długofalowych skutkach ciągnionych powyżej opisanych procedur. Specjalistyczna literatura donosi o związku IVF i hormonalnej stymulacji jajników z przypadkami nowotworów złośliwych [22], [23], [24], [25]ciąży pozamacicznej, poronień [26]. Stosunkowo często pojawiają się zrosty oraz ciąże mnogie, które niosą ze sobą szereg komplikacji (w USA ze względu na transfer kilku zarodków jednocześnie odsetek ten wynosi 50% wszystkich ciąż po IVF, w Polsce preferuje się transfer 1-2 zarodków, stąd ciąże mnogie zdarzają się rzadziej). Literatura także donosi o związku przewlekłego stresu związanego z procedurami IVF i wystąpienia ciężkich przypadków depresji u kobiet [27].